Jiménez Laguna, Lucía¹ *; Katati Ordoñez, Rafael Majed ¹
¹ Facultad de Medicina de la Universidad de Málaga
* Autor de correspondencia: luciajimenezlaguna@gmail.com
Resumen
Las fístulas carótido-cavernosas (FCC) son conexiones arteriovenosas anómalas en el seno cavernoso, una estructura crítica en la base del cráneo. Aunque pueden parecer raras, su impacto clínico es significativo: pueden provocar complicaciones como pérdida visual, parálisis de nervios craneales o incluso eventos hemorrágicos. Su diagnóstico y tratamiento no deben subestimarse, ya que una intervención oportuna y precisa puede marcar la diferencia entre preservar o comprometer la función neurológica del paciente.
Gracias a los avances en técnicas de imagen y terapéuticas, el manejo de las FCC ha mejorado notablemente. En este manuscrito se presenta el caso de una paciente que será intervenida por presentar una FCC. Se destaca la importancia de una clasificación adecuada, un diagnóstico diferencial preciso y la selección de un tratamiento óptimo, ya sea conservador o invasivo. Aunque las FCC no son patologías banales, su correcto abordaje es esencial para garantizar un desenlace favorable.
Palabras clave: fístula carótido-cavernosa, seno cavernoso, radiología intervencionista, embolización.
Abstract
Carotid-cavernous fistulas (CCFs) are anomalous arteriovenous connections in the cavernous sinus, a critical structure at the base of the skull. Although they may seem rare, their clinical impact is significant: they can lead to complications such as visual loss, cranial nerve palsies or even hemorrhagic events. Their diagnosis and treatment should not be underestimated, as timely and accurate intervention can make the difference between preserving or compromising the patient’s neurological function.
Thanks to advances in imaging and therapeutic techniques, the management of CCFs has improved markedly. This manuscript presents the case of a patient who will undergo surgery for a CCF. The importance of proper classification, accurate differential diagnosis and selection of optimal treatment, whether conservative or invasive, is emphasized. Although CCFs are not trivial pathologies, their correct approach is essential to ensure a favorable outcome.
Keywords: carotid-cavernous fistula, cavernous sinus, interventional radiology, embolization
1. Introducción
Las fístulas carótido-cavernosas (FCC) son comunicaciones anómalas que se establecen entre la arteria carótida interna (ACI) y/o arteria carótida externa (ACE) y el seno cavernoso, bien directamente o por algunas de sus ramas. Esta patología tiene una mayor incidencia en pacientes entra la quinta y sexta década de la vida y es más frecuente en el género masculino.(1)
El 75% de las FCC tienen un origen traumático, mientras que el 25% restantes se originan de manera espontánea (2). Se han identificado factores predisponentes, como la arteriosclerosis, la hipertensión arterial, traumatismos craneales entre otros (3). En pacientes con traumatismo craneal, la prevalencia de FCC, se estima entre el 0,2 y el 0,3% (1).
La clasificación más extendida es la de Barrow (Figura 1), que divide las FCC en dos grupos según los hallazgos angiográficos (4). Las de tipo directa o de alto flujo (A) consisten en una comunicación directa entre el tronco principal de la ACI y el seno cavernoso. Se relacionan con traumatismos graves, fractura de base de cráneo, cirugías, rotura de aneurisma, disecciones arteriales o enfermedades del tejido conectivo. Por otro lado, las FCC de tipo indirecta/durales o de bajo flujo consisten en la comunicación entre las ramas meníngeas de la ACI y/o ACE y el seno cavernoso. Estas últimas, a su vez, se dividen en: tipo B (ramas de la ACI), tipo C (ramas de la ACE) y tipo D (ramas de ambas arterias carótidas).
Figura 1. Clasificación de Barrow
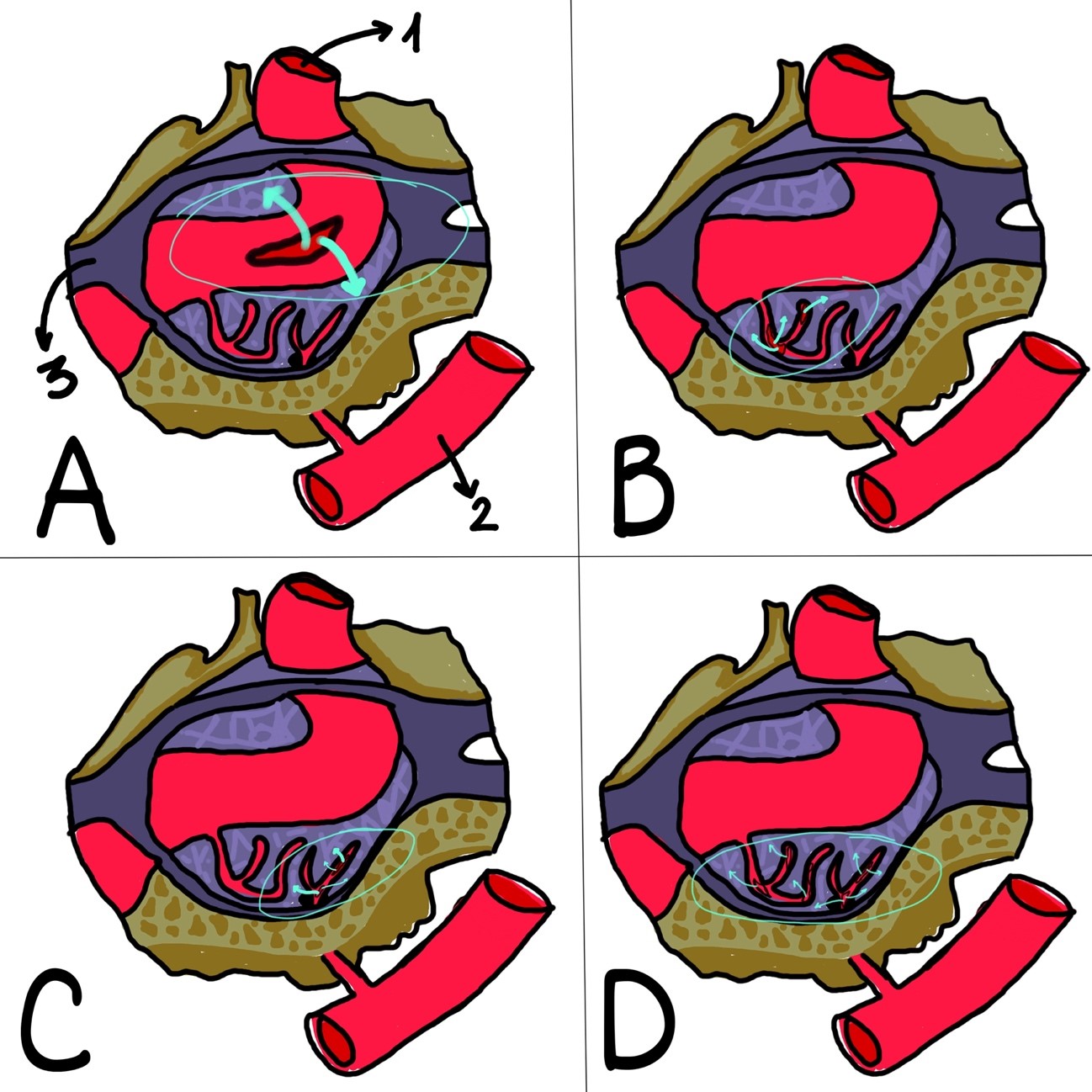
1: Arteria carótida interna (ACI). 2: Arteria carótida externa (ACE). 3: seno cavernoso (SC). A: Fístula carótido-cavernosa (FCC) tipo A, comunicación entre ACI y SC. B: FCC tipo B, comunicación entre ramas meníngeas de la ACI y SC. C: FCC tipo C, comunicación entre ramas meníngeas de ACE y SC. D: FCC tipo D, comunicación entre ramas meníngeas de la ACI y la ACE y SC. Imagen adaptada de Domitrovic LA et al.
Se destaca la relación anatómica que existe entre la ACI y el seno cavernoso, que es una estructura venosa atravesada por la misma (Figura 2). Esto explica por qué los aneurismas intracavernosos tienen un curso más benigno que los de otras localizaciones, donde pueden causar hemorragia subaracnoidea y exigir una intervención urgente (5).
Figura 2. Repaso anatómico. Se observa la relación que existe entre el seno cavernoso y ciertas estructuras anatómicas cercanas, y que explica parte de la fisiopatología de las diferentes fístulas carótido-cavernosas, así como sus manifestaciones clínicas.
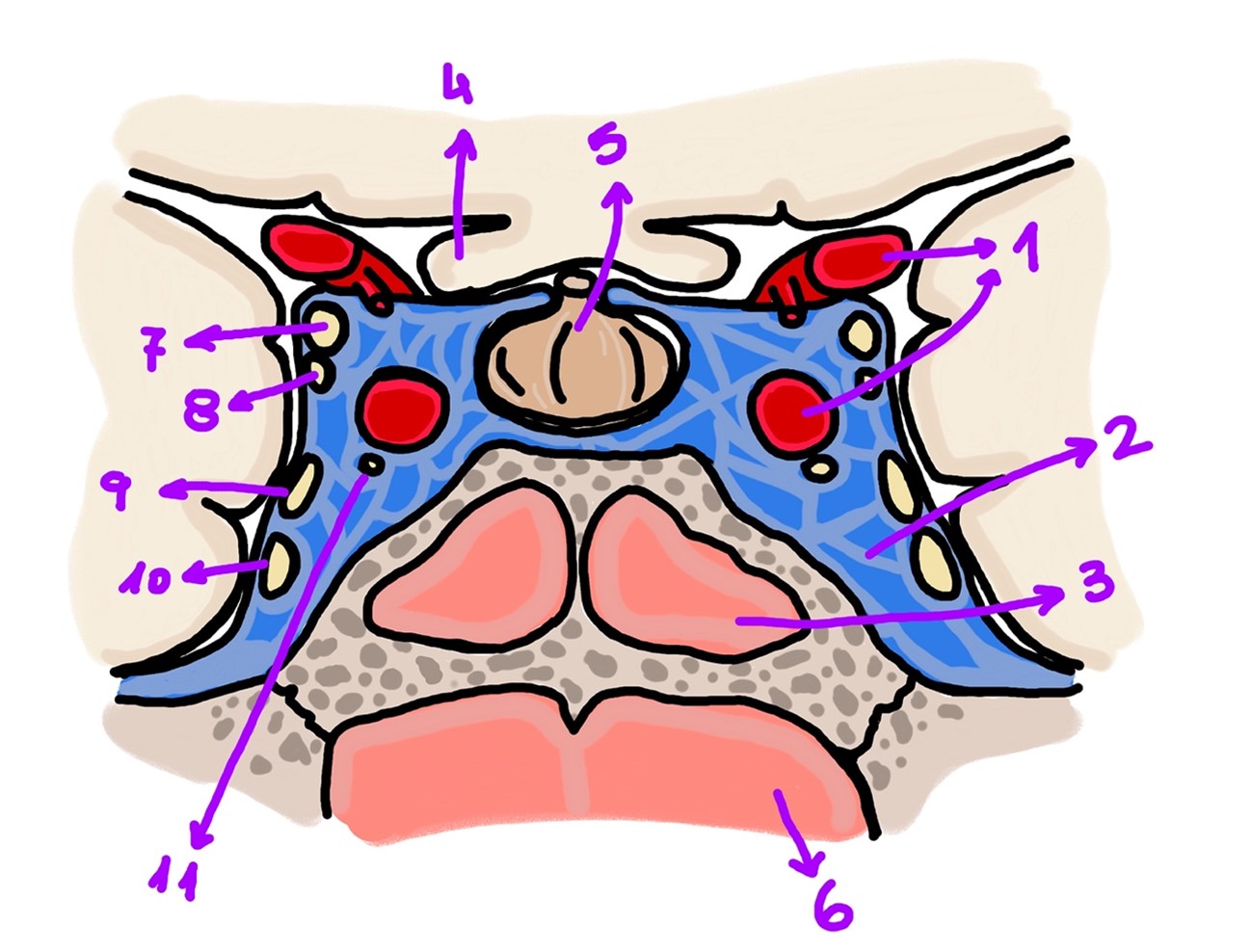
1: Arteria carótida interna. 2: Seno cavernoso. 3: Seno esfenoidal. 4: Quiasma óptico. 5: Hipófisis (glándula pituitaria). 6: Nasofaringe. 7: Nervio oculomotor/motor ocular común [III par craneal (PC)]. 8: Nervio troclear/patético (IV PC). 9: Primera rama del Nervio trigémino (V PC), nervio oftálmico (V1 PC). 10: Segunda rama del Nervio trigémino (V PC), nervio maxilar (V2 PC). 11: Nervio abducens (VI PC).
Imagen adaptada de Netter FH et al.
El diagnóstico se basa en técnicas de imagen, como la angiografía cerebral, la tomografía computarizada o la resonancia magnética. Además, es de gran utilidad la ecografía, en concreto la eco-Doppler. Dos patologías clave para el diagnóstico diferencial son la orbitopatía distiroidea y la celulitis orbitaria. En una FCC, habrá flujo arterial y flujo revertido en la vena oftálmica superior (3). La prueba con corticoides a alta dosis es eficaz para mejorar la clínica en orbitopatía distiroidea y pseudotumor inflamatorio, pero no mejora celulitis orbitaria ni FCC (3). Las manifestaciones clínicas más frecuentes incluyen proptosis, quemosis, congestión epiescleral con vasos en tirabuzón, pulsación ocular, frémito y soplo orbitario, disminución de la agudeza visual y aumento de la presión intraocular (6). Estos síntomas se deben principalmente al aumento de la presión venosa que se transmite desde el seno cavernoso hacia la órbita, a través de la vena orbitaria superior y sus tributarias. En algunos casos, las fístulas de bajo flujo pueden no tener signos clínicos tan evidentes, sin embargo, no son sinónimo de benignidad, al menos para la función visual. En estas no suele existir ni soplo ni frémito, que son más propias de fístula de alto flujo. Algunos casos de fístulas de bajo flujo pueden desarrollar un glaucoma neovascular, una complicación rara que se debe a la congestión venosa y a la isquemia retiniana secundaria. Cuando se manifiesta de manera anterógrada, es decir, hacia la cavidad orbitaria es cuando se habla propiamente de una FCC con su clínica clásica y, aunque pueden asociar otras alteraciones visuales, la diplopía es un síntoma común (7). La diplopía puede deberse al compromiso, de tipo vascular o mecánico, del VI o del III par craneal (5). Asimismo, existe un drenaje venoso cortical anómalo retrógrado (FCC con drenaje posterior) asociado a este tipo de fístulas (7). Se pueden manifestar con oftalmoplejía dolorosa en ausencia de otras alteraciones oftalmológicas además de déficit neurológico, severas cefaleas, hemorragias intradurales, trombosis venosas y alteraciones del estado mental (7). Estas últimas son denominadas como FCC de “ojo blanco” a diferencia de las anterógradas que son conocidas como FCC de “ojo rojo” (5).
Conocer la clasificación es clave para entender su fisiopatología y definir el tratamiento y procedimiento más adecuados para obtener unos resultados óptimos (5). En las FCC de bajo flujo se adopta una actitud conservadora ya que entre el 25 y 50% se resuelven de manera espontánea (2). Asimismo, en aquellas fístulas con clínica moderada, y en ausencia de hallazgos angiográficos de mal pronóstico, también se opta por realizar un seguimiento más estrecho (5). La principal opción de tratamiento para las FCC de alto flujo es la radiología intervencionista, con el objetivo de ocluir la fístula que se suele llevar a cabo mediante embolización endovascular. Puede realizarse por vía arterial, a través del seno cavernoso, o por vía venosa, a través del seno petroso inferior. Si se lleva a cabo por vía venosa, se puede realizar a través de la vena yugular interna, la vena femoral o la vena oftálmica superior (2). El porcentaje de éxito por vía venosa es mayor del 80% (8). El tratamiento invasivo está indicado cuando el tratamiento conservador no ha sido eficaz, si el paciente presenta hallazgos angiográficos que suponen mayor riesgo de morbi-mortalidad y/o signos y síntomas que indican mal pronóstico (5). Las complicaciones tras la embolización incluyen glaucoma agudo de ángulo cerrado y otros efectos secundarios a la exclusión carotídea, así como parálisis transitoria en el 20% de los casos (9). Además, tras el cierre completo de una FCC, independientemente de la vía de abordaje, los pacientes experimentan un empeoramiento transitorio de los síntomas oculares por trombosis del seno cavernoso y de la vena oftálmica superior que puede ser tratado con glucocorticoides, como dexametasona o metilprednisolona (5).
El objetivo de este estudio es exponer un caso clínico en el que se enfatiza en la fisiopatología y las opciones terapéuticas disponibles. Se destaca estrategias para lograr un manejo eficaz y resultados óptimos en pacientes afectados por esta patología.
2. Caso clínico
Mujer de 64 años sin alergias medicamentosas conocidas que no presenta hábitos tóxicos. Está en tratamiento habitual con mirtazapina, omeprazol y lorazepam. La paciente lleva un seguimiento en consulta externa por una posible FCC. Fue diagnosticada por el servicio de oftalmología tras un antecedente de golpe craneal con una farola en febrero de 2024.
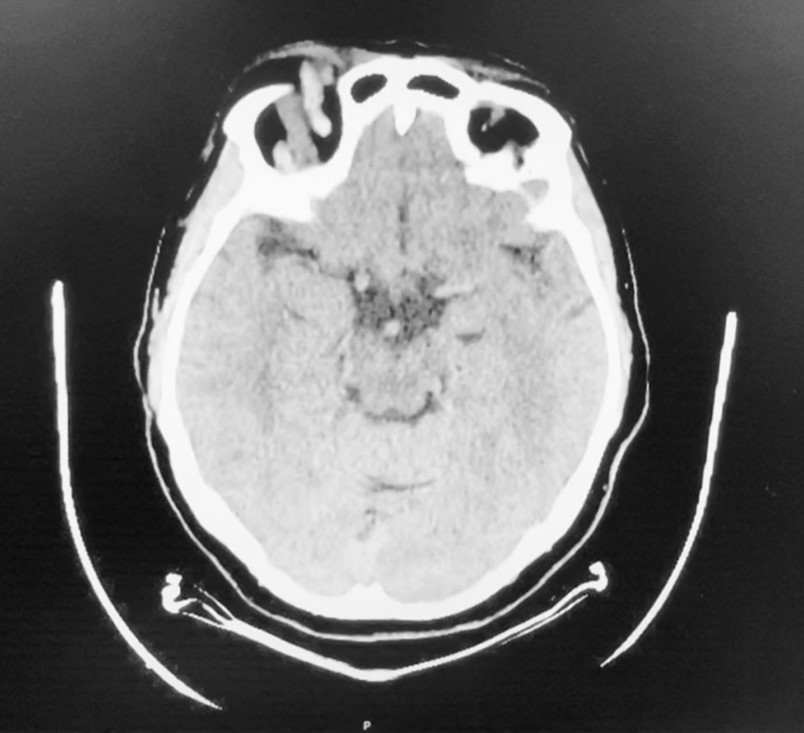
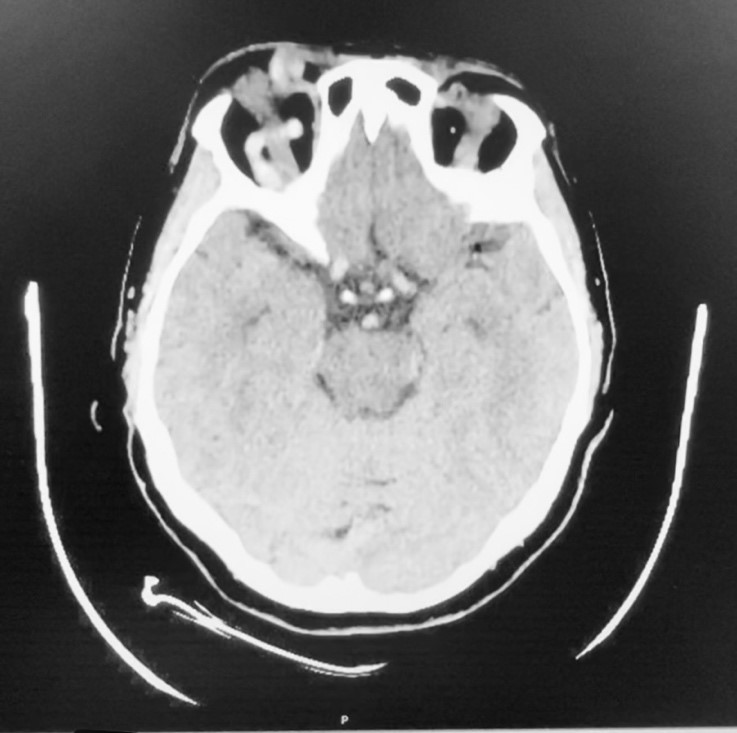
Acude al servicio de urgencias el 31/07/2024 por empeoramiento en las últimas 48 horas de la FCC, que estaba pendiente de embolizar. En la primera exploración en urgencias, está consciente y orientada en las tres esferas y con Escala de Glasgow 15/15. Las pupilas son isocóricas normorreactivas y presenta cierre parcial del ojo derecho con diplopía binocular con levo-versión. Presenta mayor proptosis ocular derecha con aumento de la equimosis y empeoramiento de la visión doble además de dolor ocular pulsátil y cefalea. En sucesivas reevaluaciones en urgencias persisten los signos previos, pero en esta ocasión logra cierre ocular. Se realiza una tomografía computarizada de cráneo con contraste intravenoso (Figura 3) el mismo día que acude a urgencias. Este se presenta similar a una realizada el 25/07/2024 en la que se confirma FCC bilateral alimentada por ramas de ambas ACEs y ACI izquierda. Se observa un pequeño aneurisma de 1,7 x 2,3 x 2 mm en segmento cavernoso de la ACI derecha.
Figura 3. Imágenes de Tomografía computarizada con contraste intravenoso de cráneo.
En ellas se observa un corte transversal de cráneo donde se ve la fístula carótido-cavernosa bilateral. Asímismo, se observa una proptosis de ambos globos oculares, aunque es mayor en el ojo derecho.
La paciente es ingresada en la planta del Servicio de Neurocirugía para embolización de la FCC. El 01/08/2024 se realiza punción en arteria femoral izquierda para control angiográfico y punción en vena femoral derecha. Se cateteriza el seno petroso inferior derecho para acceder al seno cavernoso derecho y de ahí, a través del seno intracavernoso, al seno cavernoso izquierdo. Se realiza embolización con coils. Después se retrocede al seno cavernoso derecho para realizar embolización del mismo. Se introducen un total de 67 coils. Las series de control muestran oclusión completa de la fístula en ambos senos cavernosos. Se procede al cierre del punto de punción de la arteria femoral izquierda con Angio-seal® y del punto de punción de la vena femoral derecha por compresión manual y vendaje compresivo.
Presenta una buena evolución clínica, con mejoría de los síntomas tras una semana de su intervención y por resonancia magnética cerebral se descartan complicaciones y no se aprecian signos de isquemia ni sangrados agudos. Existe permeabilidad de las grandes arterias del polígono de Willis, se observan artefactos por material de embolización de senos cavernosos y existe estabilidad de sistema ventricular y espacios extraaxiales, además, las estructuras de la línea media están centradas.
Ante estos hallazgos radiológicos y la estabilidad clínica de la paciente, el servicio de neurocirugía solicita alta por su parte y pauta tratamiento con corticoides al menos 1 semana y solicita arteriografía de control para dentro de 6 meses.
3. Conclusiones
Las FCC constituyen una patología neovascular compleja y poco frecuente que exige un buen conocimiento de su fisiopatología y opciones terapéuticas para orientar adecuadamente el manejo y minimizar riesgos, logrando los mejores resultados para el paciente
Declaraciones
Agradecimientos
Los autores agradecen al Servicio de Neurocirugía del HRUM. Especial mención a la Dra. Rasha Hassan por su colaboración en este manuscrito y su labor docente.
Conflictos de interés
Los autores declaran no tener ningún conflicto de interés.
Financiación
Los autores declaran no haber recibido ningún tipo de financiación para la realización de esta publicación.
Declaración de responsabilidades éticas
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales. Los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki de 1975 y sus revisiones posteriores. Se obtuvo el consentimiento informado por escrito del paciente implicado en el estudio.
Referencias
1. Magaña-García D, Rodríguez De La Vega AT, Siu-Villaseñor D, Romo-García E. Fístula carótido-cavernosa asociada al parto. Rev Mex Oftalmol. 2016;90(4):182-7.
2. Mesa JC, Mascaró F, Muñoz S, Prat J, Arruga J. Abordaje orbitario para el tratamiento de la fístula carótido-cavernosa. Arch Soc Esp Oftalmol. 2008;83(10):719-722.
3. Charlin R, Pacheco P, Villarroel F, Urbina F. Fístula carótido-cavernosa: importancia de su diagnóstico y tratamiento oportunos para prevenir la ceguera. Rev Méd Chile. 2004;132(10):1221-6.
4. Argüelles M, Jiménez AJ, Fernández R, Sánchez F, Varela C, Alonso A. Fístula carótido-cavernosa: Presentación clínica, diagnóstico y tratamiento. Radiología. 2010;52(1):22–30.
5. Crespo Rodríguez AM, Angulo Hervías E, Franco Uliaque C, Guillén Subirán ME, Barrena Caballo MR, Guelbenzu Morte S. Tratamiento de fístulas carótido-cavernosas. Radiología. 2006;48(6):375-83.
6. Howard BM, Barrow DL. Carotid Cavernous Fistula. Neurosurg Clin N Am. 2024;35(3):319-29.
7. Meyers PM, Halbach VV, Dowd CF, Lempert TE, Malek AM, Phatouros CC, et al. Dural Carotid Cavernous Fistula: Definitive Endovascular Management and Long-term Follow-up. Am J Ophthalmol. 2002;134(1):85-92.
8. Halbach VV, Higashida RT, Hieshima GB, Hardin CW, Pribram H. Transvenous embolization of dural fistulas involving the cavernous sinus. AJNR Am J Neuroradiol. 1989;10(2):377-83.
9. Komiyama M, Morikawa T, Matsusaka Y, Yasui T, Shimizu H. Acute Angle-Closure Glaucoma After Successful Embolization of Traumatic Carotid-Cavernous Sinus Fistula. Case Report. Neurol Med Chir (Tokyo). 2003;43(3):142-5.
10. Dmitrovic LA, Fernández Martínez AM, Álvarez Silva J, Gómez Moríñigo J, Fernández Bermudez MJ, Balboa Arregui O. Fístula carótido-cavernosa bilateral traumática: A propósito de un caso. Representación esquemática de los diferentes tipos de comunicación carótido-cavernosa [póster]. Congreso de Radiología Vascular e Intervencionista. 2015; León, España.
11. Netter FH. Atlas de anatomía humana. 7th ed. Barcelona: Elsevier; 2019. Lámina 115.
AMU 2025. Volumen 7, Número 1
Fecha de envío: 09/09/2024
Fecha de aceptación: 23/10/2024
Fecha de publicación: 09/02/2025
Cita el artículo: Jiménez Laguna L, Katati Ordoñez RM. Fístula carótido-cavernosa: un desafío clínico y terapéutico. A propósito de un caso. AMU. 2025; 7(1):2-6
URI: https://hdl.handle.net/10481/105363